После снятия гипса с перелома лучевой кости важно начать с легких упражнений для восстановления подвижности и силы руки. Рекомендуется выполнять сгибания и разгибания в запястье, а также круговые движения, постепенно увеличивая диапазон движений. Важно делать это осторожно, чтобы не вызвать болевые ощущения.
Кроме того, стоит включить в тренировку укрепляющие упражнения для мышц предплечья и кисти, такие как работа с небольшими грузами или эспандерами. Регулярные занятия помогут вернуть прежнюю функциональность, улучшить кровообращение и предотвратить атрофию мышц. Не забывайте советоваться с врачом или физиотерапевтом для корректировки нагрузки и техники выполнения упражнений.
- Начало реабилитации: проконсультироваться с врачом для оценки состояния руки.
- Упражнения на сгибание и разгибание пальцев: постепенно увеличивать амплитуду.
- Легкие круговые движения запястьем для улучшения подвижности.
- Укрепление мышц предплечья с помощью эластичных лент.
- Применение тепла и холода для снятия отека и облегчения боли.
- Регулярные занятия: делать упражнения 2-3 раза в день для достижения результатов.
Реабилитация после перелома лучевой кости (без операции и после)
Предплечье образуется из двух костей: лучевой и локтевой. Движения и суставные функции изменяются от запястья до локтя. Локтевая кость представляется как прямая структура, тогда как лучевая кость имеет характерную изогнутую форму, известную как лучевая дуга. Две кости надежно соединены прочной межкостной перепонкой.
Некоторые травмы предплечья могут сопровождаться вывихами в суставах, находящихся выше или ниже места перелома. Например, локтевой перелом с вывихом головки лучевой кости называется переломом-вывихом по типу Монтеджиа, тогда как перелом лучевой кости с вывихом дистального лучелоктевого сустава именуется переломом-вывихом Галеацци.
В большинстве случаев переломы лучевой кости лечат с использованием прямых методов, включая внутреннюю фиксацию с открытой репозицией (ORIF) с применением пластин и винтов, либо непрямые методы, такие как интрамедуллярные устройства. 

При значительном разрыве мягких тканей может быть установлен внешний фиксатор, в котором резьбовые штифты вводятся бикортикально в кость с внешними стержнями, соединяющими штифт для стабилизации перелома. После операции предплечье может быть иммобилизовано до снятия швов.
Пациентам обычно рекомендуют избегать нагрузки на травмированную руку на протяжении 6–8 недель, пока кости не срастутся. Важным аспектом является развитие подвижности пальцев, запястья и локтя в процессе реабилитации. На начальных этапах необходимо контролировать отеки. Как только кость достаточно восстановится, можно переходить к укрепляющим упражникам, чтобы вернуть утраченную силу, вызванную ограничением активности. В конечном итоге пациент должен добиться необходимого уровня подвижности и силы после вмешательства.
После снятия гипса с перелома плечевой кости, важно подходить к восстановлению функциональности аккуратно и постепенно. В первую очередь, следует начать с простых движений, которые помогут восстановить подвижность суставов. Например, упражнения на сгибание и разгибание руки в локтевом суставе можно выполнять, удерживая конечность в положении 90 градусов. Это позволит избежать развития контрактур и улучшить кровообращение.
Следующим шагом могут стать вращательные движения в плечевом суставе, которые хорошо способствуют улучшению подвижности и укреплению мышц. Открытие и закрытие ладони также будет эффективным упражнением для тренировки кисти. Начинайте с небольшого количества повторений, постепенно увеличивая нагрузку по мере привыкания мышц.
Важно помнить, что восстановление после длительной иммобилизации может занять время. Поэтому стоит обратить внимание на такие аспекты, как дыхательные упражнения и легкие физические нагрузки, чтобы поддерживать общее состояние организма. В случае наличия каких-либо болей или дискомфорта, рекомендуется проконсультироваться с врачом или физиотерапевтом для корректировки программы тренировок.
Следует помнить, что все указанные временные рамки являются ориентировочными и определяются врачом, поскольку сроки между послеоперационными пациентами и теми, кто проходит лечение консервативно, могут существенно различаться.
Пациентам, перенесшим операцию, часто быстрее разрешаются более интенсивные физические нагрузки.
Какие упражнения делать когда сняли гипс был пеплом луча делали репозиция 6 недель гипс 70 лет
«Поскользнулся, упал, потерял сознание, очнулся, гипс», — говорит главный герой известной комедии «Бриллиантовая рука». На самом деле, состояние человека после падения с падением на вытянутую руку и получения перелома бывает далеко от оптимального. Перелом кости в любой части руки приводит к утрате её функциональности и вызывает сильную боль даже при малейших попытках двигать поврежденной конечностью. Боль стихает только после наложения гипса, который необходимо носить в течение 3-8 недель в зависимости от места перелома.
В 1-2 дни после получения травмы наблюдается отек кисти руки, посинение пальцев и их похолодание, что свидетельствует о сдавливании гипсовой повязки и нарушении кровообращения. Продолжающиеся боли после наложения гипсовой повязки — плохой симптом, для выяснения причины этого необходимо обратится к травматологу, который после проверки и подтверждения, что сдавливания гипсовой лонгеты нет, должен назначить вам обезболивающие препараты.
Обычно взрослым пациентам с переломами рук требуется применение болеутоляющих средств, особенно если перелом произошел на фоне остеопороза, что часто наблюдается у пожилых людей. В таком состоянии они могут испытывать трудности при попытке заснуть в необычном положении руки. Отек, возникающий после перелома, обычно уменьшается через 8-10 дней, и в этот период гипс может стать менее плотным. Для профилактики вторичных смещений специалист может рекомендовать повторную перевязку.
Не спешите радоваться, если вы с мужеством перенесли все выпавшие испытания с подвешенной рукой на косынке и ожидаете долгожданный момент снятия гипса. Чтобы сломанная рука снова полноценно функционировала, потребуется восстановление подвижности. В первые 48 часов после снятия гипса вы можете испытывать значительный дискомфорт, и любое движение рукой будет вызывать боль.

Рука будто стала чужой! Писать, держать столовые приборы, поправлять прическу, открывать двери, и даже застегивать пуговицы вам будет трудно. Восстановление этих навыков потребует не одну неделю. Теперь боль станет вашим постоянным спутником, так как любое усилие будет вызывать напряжение в давно неработавших мышцах, что приводит к болевым ощущениям.
Период времени, в течение которого рука будет болеть после снятия гипса, зависит от скорости восстановления мышечной активности. У взрослых это может занять несколько недель, тогда как у детей нормальная функция руки восстанавливается через 3-5 дней. Пожилые люди могут сталкиваться с ноющими болями в области сросшегося перелома во время изменений погоды на протяжении долгих лет.
Если случился открытый перелом костей руки или переломы костей плеча, локтевого сустава, то восстановление мышц и реабилитация должны включать лечебную физкультуру, УВЧ, электростимуляцию, массаж и физиопроцедуры. В тех случаях, когда перелом лечился только в мягкой косыночной повязке, восстановить функцию руки после снятия гипса можно разрабатывая руку с помощью специальных несложных упражнений. Эти упражнения поначалу могут причинять боль, поэтому заниматься ими надо осторожно, постепенно увеличивая нагрузку.
Боль должна восприниматься как сигнал организма, указывая на необходимость ограничивать физические усилия, поскольку это предупреждение о чрезмерной нагрузке на мышцы и связки. В кабинетах лечебной физкультуры имеются специализированные тренажеры для реабилитации суставов и мышц после травм, а в домашних условиях можно использовать теннисный мяч, губку или резиновый кистевой эспандер.

Начните с разминки рук. Прогрейте кисти, протирая их, чтобы они стали теплыми. Затем начинайте двигать кистями в разные стороны до появления легкой боли. Дайте немного времени на отдых и переходите к сжатию и разжатию различных предметов.
Начинайте с резиновой губки, затем переходите на теннисный мячик и когда почувствуете, что кисть стала работать лучше, можно переходить на кистевой эспандер. Делайте сжимания-разжимания до тех пор, пока не почувствуете, что кисть устала.
Если после снятия гипса вам удалось быстро размять пальцы и локоть, но с запястьем все еще остаются проблемы, попробуйте следующее упражнение: прижмите ладонь одной руки к ладони другой руки перед собой и не размыкая их, наклоняйте кисти в разные стороны.
Будьте очень осторожны с запястьем травмированной руки. Если вы почувствуете резкую боль, прекратите занятия. Регулярная разминка запястья в течение двух недель поможет. Затем усложните разучиваемое упражнение, добавив небольшой гантель (не более 2 кг) и медленно разгибайте кисть, преодолевая сопротивление.
Чем чаще вы будете делать эти упражнения, тем быстрее сустав вернется в норму. Ведь именно движения формируют работу суставов.
Упражнения для рук лучше всего выполнять в сочетании с тепловыми процедурами, что поможет ускорить заживление тканей. Например, вы можете согревать руки в тазике с теплой водой, добавив морскую соль, что еще больше усиливает эффект. Подводный массаж поможет устранить застойные явления и улучшить циркуляцию крови. Разминание и поглаживание атрофированных мышц в теплой воде способствует их питанию и укреплению. Прогревания парафином или озокеритом также содействуют быстрому восстановлению поврежденных тканей, наряду с использованием согревающих мазей.
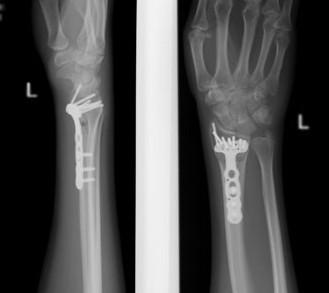
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета.
После операции пациенту назначают лекарства: обезболивающие средства, препараты кальция для ускорения сращения костей и, при необходимости, местные средства для уменьшения отека. В среднем пациент проводит в стационаре 7 дней. Швы снимаются через 2 недели на контрольном осмотре у травматолога, и в этот момент пациент освобождается от гипсовой повязки. Рука должна находиться в возвышенном положении с использованием косыночной повязки, как правило, нет нужды удалять пластину.
Аппарат внешней фиксации
В некоторых ситуациях, особенно у пожилых людей, когда наблюдается выраженный отек кисти и лучезапястного сустава, установка пластины может быть нецелесообразной из-за различных факторов, таких как состояние кожи. В таких случаях используют аппарат внешней фиксации, который удерживает фрагменты костей с помощью спиц, входящих в кожу и фиксирующихся в кости. Этот аппарат частично выступает над кожей, имея размеры около 12 см в длину и 3 см в высоту. Основное его преимущество заключается в меньших разрезах кожи, однако необходимо следить за состоянием аппарата на протяжении всего периода его использования, чтобы избежать воспаления вокруг спиц.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель после рентген-контроля в условиях стационара. Перевязки необходимо проводить через день в амбулаторных условиях. Рука продолжает находиться в возвышенном положении с помощью косыночной повязки.
Фиксация с помощью спиц или винтов
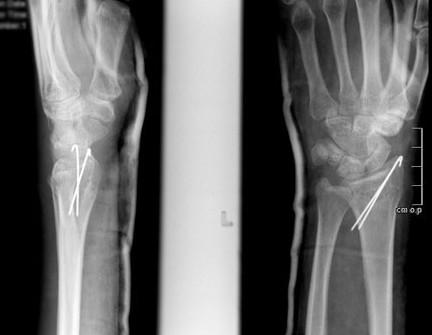
В случае незначительного смещения фрагментов лучевая кость фиксируется спицами или винтами через маленькие проколы кожи. Обычно в течение 2 недель накладывают гипсовую лонгету, а затем пациент начинает заниматься восстановительными упражнениями. Спицы удаляются спустя 6 недель.
В некоторых случаях возможно применение саморассасывающихся имплантатов (винтов, спиц), не требующих удаления.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшая реабилитация после сложных и неправильно сросшихся переломов лучевой кости аналогична уже описанным методам, однако может потребоваться более продолжительная реабилитация.
Анестезия при оперативном вмешательстве по поводу перелома дистального метаэпифиза лучевой кости
Для всех вышеописанных операций обычно применяется проводниковая анестезия, при которой раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, отвечающие за чувствительность и моторные функции руки, в результате чего конечность полностью теряет чувствительность. Эта анестезия, как правило, хорошо переносится и длится около 4-6 часов. Она представляет собой разновидность местной анестезии.
Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Питание
На этапе восстановления крайне важно соблюдать правильный режим питания. Организму необходимо достаточное количество витаминов и питательных элементов, которые следует получать как из пищи, так и из витаминных добавок.
Во время активного восстановления стоит обогатить рацион:
- белками (находящимися в меня, рыбе, птице);
- кальцием и кремнием (можно получить из молочных продуктов, овсянки, свеклы, сыра, кунжута);
- витаминами B, C и D (в большом количестве содержится в рыбий жир, печени, бобовых, бананах, цитрусовых).
На время восстановления после перелома нужно отказаться от алкоголя, сладких газированных напитков, кофе, шоколада, жирной и соленой пищи.
Массаж
Медицинский массаж после переломов включает в себя использование особых терапевтических техник:
- растирания – активными движениями улучшают кровообращение и снижают болевые ощущения;
- разминания – помогают восстановить тонус мышц и улучшают подвижность связок;
- поглаживания – легкие движения расслабляют мускулатуру и улучшают микроциркуляцию;
- поколачивания – увеличивают приток крови и способствуют лучшему сокращению мышц.
Терапевт подбирает курс массажа с учетом специфики травмы и расположения перелома. Процесс массажа способствует предотвращению атрофии мышц, повышает подвижность и способствует снятию отеков и болей.
- Восстановление после травмы бедренной кости. Трибушная М.Е., Малозёмов О.Ю. Теоретические основы и практические аспекты современных исследований. 2022. №6(84). стр. 341-344.
- Воздействие реабилитационного комплекса с применением механои кинезиотерапии на мышечную силу глубоких стабилизаторов позвоночника и улучшение балансирования у пациентов с переломами позвонков на фоне остеопороза. Макарова Е.В., Марченкова Л.А., Ерёмушкин М.А. Журнал «Остеопороз и остеопатии». 2020. №23(2). стр. 92-93.
- Восстановление функции верхней конечности после перелома дистального эпиметафиза лучевой кости. Гизатулина Л.Я., Муллин Р.И., Ибрагимов Я.Х., Скворцов А.П. Медико-фармацевтическое издание «Пульс». 2022. Т.24, №11. стр. 108-112.
