У новорожденного с косолапием генетики могут заподозрить наличие синдрома Марфана, который характеризуется нарушениями соединительной ткани. Этот синдром может проявляться различными аномалиями, включая искривление конечностей и проблемы с суставами.
Кроме того, косолапие может быть одним из признаков более сложных генетических состояний, таких как синдром Эдвардса или синдром Патау. В таких случаях необходимо провести дополнительное генетическое тестирование для уточнения диагноза и определения дальнейших действий.
- Косолапие у новорожденных может быть связано с наследственными факторами.
- Генетики могут диагностировать синдром Патау, если есть дополнительные аномалии.
- Синдром Дауна также рассматривается при наличии специфических признаков.
- Множественные аномалии конечностей могут указывать на синдром Эллиса-Ван-Кревельда.
- Важно проводить всестороннюю оценку для исключения других генетических заболеваний.
У новорожденного косолапие какой синдром могут поставить генетики
а) Определения и термины:
1. Сокращения: • Врожденная косолапость (ВК)
2. Характеристика: • Наиболее распространенный случай – эквиноварусная деформация стопы: о Высокий свод в средней части стопы (кавус) о Угнутые внутрь пальцы (аддукция переднего отдела стопы) о Варусное положение пятки (пятка направлена внутрь) о Эквинус (пятка поднята) • В 66% случаев – изолированная ВК (при скрининговом УЗИ дополнительные аномалии не выявляются) • В 33% случаях – сложная ВК (+ сопутствующие пороки развития или анеуплоидия) • В 66% случаях – двусторонняя, в 33% – односторонняя
б) Лучевая диагностика:
1. Основная информация: • Критерии диагностики: о Стопа имеет супинированное положение, носок вытянут • Чувствительность диагностики ВК возрастает (по последним данным, 75-80%): о 2-12% случаев ложноположительные результаты

(Слева) 3D УЗИ плода в 24 нед. Односторонняя изолированная косолапость. Определяется косолапость справа, левая стопа не изменена. Трехмерные изображения позволяют лучше оценить выраженность изменений. (Справа) Режим трехмерного отображения костных структур. Большеберцо-вая, малоберцовая и плюсневые кости.
Для исключения синдрома амниотических перетяжек или эктродактилии требуется пересчитать плюсневые кости и пальцы на стопе. У плода на 23-й неделе с изолированной косолапостью определяется пять плюсневых костей.

(Слева) На момент скринингового УЗИ плода в 20 недель и 4 дней выявлена двусторонняя косолапость. В фронтальной проекции четко видно, что стопы обращены к срединной линии и друг к другу. Другие аномалии не обнаружены. (Справа) 3D УЗИ того же плода. Пальцы вытянуты вниз, пятки подняты.

(Слева) УЗИ плода с косолапостью, боковая проекция, увеличенное изображение. Заметное подошвенное сгибание стопы напоминает ногу балерины на пуантах – это патологический признак. У плода Выявлены двусторонние контрактуры верхних конечностей. (Справа) МРТ другого плода с косолапостью и контрактурами верхних конечностей. Средний отдел стопы сильно изгибается (высокий свод). Руки и ноги фиксированы в прямом положении из-за артрогрипоза.
Косолапие у новорожденного может быть проявлением различных синдромов, которые учитываются генетиками. Одним из самых распространенных является синдром Марфана, который характеризуется не только деформациями опорно-двигательной системы, но и проблемами с сердечно-сосудистой системой и глазами. Хотя косолапие само по себе не является явным признаком синдрома Марфана, его наличие может стать основанием для более глубокого генетического обследования.
Кроме того, существует также синдром Патау, который может сопровождаться косолапием среди других аномалий развития. Дети с этим синдромом часто имеют множество врожденных пороков, и косолапие может быть одним из его проявлений. Генетическое тестирование в таких случаях необходимо для подтверждения диагноза и определения дальнейшей тактики наблюдения и лечения.
Некоторые случаи косолапия могут указывать на более редкие генетические синдромы, такие как синдром Стёрджа-Вебера или синдром Эдвардса. Для каждого конкретного случая важно проводить диагностику с использованием молекулярно-генетических методов. Это позволяет не только точнее установить причину косолапия, но и принять обоснованные решения по лечению и реабилитации новорожденного, что значительно влияет на его дальнейшее развитие.
2. УЗИ при врожденной косолапости у плода: • Варус стопы определяется при исследовании большеберцовой и малоберцовой костей во фронтальной плоскости: о Плюсневые кости могут полностью лежать во фронтальной плоскости • В сагиттальной плоскости — вытянутый носок • В подошвенной плоскости — короткая искривленная стопа: о Аддукция переднего + варус заднего отделов стопы • В 1/3 случаев ВК сопровождается другими пороками развития: о Чаще всего — расщепление позвоночника о Опорно-двигательной и нервной системы • Сочетается с хроническим выраженным маловодием
3. Рекомендации по проведению лучевой диагностики: • Оптимальный метод исследования: о Анализ нижних конечностей в следующих плоскостях: — Большеберцовая и малоберцовая кости во фронтальной плоскости + стопа по короткой оси • Подошвенная плоскость: о 3D УЗИ помогает оценить степень тяжести и особенности анатомии • Рекомендации по проведению исследования: о Для сложной ВК показана генетическая диагностика: — В случае изолированной ВК это не обязательно (дискутабельно)
в) Дифференциальная диагностика врожденной косолапости у плода:
1. «Стопа-качалка»: • Провисание свода стопы ± ВК • Связана с Т18
2. Эктродактилия: • Расщепление кистей и стоп («рачья клешня») • Изолированная или сочетается с другими пороками
3. Синдром амниотических перетяжек: • Часть тела плода оказывается сжато нитями амниона • Это приводит к ампутациям, сжатию конечностей, расщеплению туловища

(Слева) 3D и 2D УЗИ плода с поясничным менингомиелоцеле. Двусторонняя косолапость. Косолапость, особенно двусторонняя, часто встречается вместе с расщеплением позвоночника. (Справа) Клинический снимок того же пациента вскоре после УЗИ. Находки, свидетельствующие о расщеплении позвоночника и косолапости, совпадают с данными УЗИ на 20-й неделе.  (Слева) УЗИ плода с дистальным артрогрипозом.
(Слева) УЗИ плода с дистальным артрогрипозом.
Запястья в стойком согнутом положении, пястно-фаланговые суставы и кисти рук разогнуты. Кроме того, определяются двусторонняя косолапость и выраженная атрофия мышц нижних конечностей (по сравнению с подкожной жировой клетчаткой). (Справа) Тот же случай. Клиническая фотография новорожденного. Ультразвуковые находки подтверждены.
При выявлении двусторонней косолапости важно внимательно исследовать верхние конечности.  (Слева) УЗИ плода во II триместре.
(Слева) УЗИ плода во II триместре.
Синдром множественных птеригиумов и водянка плода (не показана). Фиксированные контрактуры кистей, кожная складка в области локтевого сустава и выраженная косолапость. (Справа) Клиническая фотография. Тот же случай. К характерным признакам синдрома множественных птеригиумов относят кожные складки в области локтевых и коленных суставов.
г) Патологоанатомические характеристики. Основные сведения:
• Этиология: о Раннее нарушение развития конечности: — В 80% случаев — гипоплазия передней большеберцовой артерии о Отсутствие двигательной активности плода любой этиологии
• Генетические аспекты: о Сложная ВК связана с анеуплоидией в 10-30% случаев: — Т18, Т13, синдром делеций 22q11, аномалии половых хромосом о В случае изолированной ВК анеуплоидия встречается редко (1,7-2,3%) о Наследственная форма косолапости: 12-20%
• Сопутствующие аномалии: о Самая частая — расщепление позвоночника о Пороки опорно-двигательной и нервной системы: — Артрогрипоз, фетальная акинезия — Скелетная дисплазия — Миотоническая дистрофия — Ассоциация VACTERL (vertebral anomalies, anal atresia, cardiac anomalies, tracheoesophageal fistula, renal anomalies, limb malformations — аномалии развития позвонков, атрезия ануса, пороки сердца, трахеопищеводный свищ, аномалии развития почек и конечностей) о Маловодие любой этиологии о Риск пороков при изолированной ВК — 4%
д) Клинические особенности:
1. Демографические особенности: • Эпидемиология: 1-3:1000 • Пол: М:Ж — 2:1
2. Прогноз и естественный ход болезни: • Прогноз при сложной ВК неблагоприятный: о Зависит от тяжести сопутствующих аномалий • При изолированной одно- или двусторонней ВК прогноз аналогичен: о С возрастом малыша деформация уменьшается
3. Лечение врожденной косолапости у плода: • Консервативное лечение: о Бережный массаж, этапное гипсование • При неэффективности консервативной терапии — оперативное лечение: о Чрескожная тенотомия ахиллова сухожилия о Удлинение ахиллова сухожилия о Костная хирургия о При необходимости хирургическое лечение проводят в возрасте 6 мес.
е) Диагностические особенности. Учитываемые признаки при интерпретации: • При подозрении на ВК важно тщательно исследовать верхние конечности и двигательную активность плода • Положение стопы может быть временным: о Особенно в III триместре: — Вероятность ложноположительных результатов увеличивается о Случаи средней степени тяжести требуют динамического наблюдения
ж) Список использованной литературы: 1. Toufaily МН et al: Congenital talipes equinovarus: frequency of associated malformations not identified by prenatal ultrasound. Prenat Diagn. 35(3):254—7, 2015 2. Viaris de le Segno В et al: Prenatal diagnosis of clubfoot: Chromosomal abnormalities associated with fetal defects and outcome in a tertiary center. J Clin Ultrasound. 44(2):100-5, 2015 3. Mahan ST et al: Prenatal screening for clubfoot: what factors predict prenatal detection? Prenat Diagn.
34(4):389-93, 2014 4. Seravalli V et al: Частота и пренатальное ультразвуковое выявление косолапости в нерегулируемой популяции: анализ 549931 родов в Тоскане. J Matem Fetal Neonatal Med. 1-4, 2014
- УЗИ, рентген при танатоформной дисплазии у плода
- Рентгенологические признаки врожденной косолапости у плода
- УЗИ, МРТ при врожденной косолапости у плода
- Рентгенологические признаки стопы-качалки у плода
- УЗИ при стопе-качалке у плода
- Рентгенологические признаки сандалевидной стопы у плода
- УЗИ при сандалевидной стопе у плода
Врожденная косолапость у детей
Примерно от одного до трех новорожденных из тысячи рождаются с косолапостью, то есть врожденной аномалией строения суставов стоп и голеностопа. Чаще всего этим недугом страдают мальчики. О причинах возникновения и методах лечения косолапости, принятых во всем мире, рассказал Владимир Нечаев, врач травматолог-ортопед, председатель Лиги содействия развитию подиатрии.
- Инфекционные болезни, перенесенные матерью, значительная интоксикация (например, наркотическая).
- Опухоли в матке, оказывающие давление на конечности плода.
- Сращение амниона с ногой плода или давление амниона либо пуповины на стопу.
- Недостаток околоплодных вод.
- Нейромышечные болезни, возникающие в результате нарушения кровоснабжения органов и тканей, и другие причины.
Косолапость классифицируется по степени тяжести: легкая, умеренная и тяжелая. При легкой форме движения в голеностопном суставе не ограничены, и исправить положение стопы проще всего. При средней степени движения в суставе затруднены, а попытки исправить положение вызывают сопротивление. В тяжелых случаях фиксируется деформация костей и голеностопного сустава, движения становятся невозможными.
Если ситуацию не взять под контроль и не заняться лечением, то деформации костной системы становятся все сильнее, образуются подвывихи суставов стопы, а мышцы голени, лишенные возможности участвовать в процессе ходьбы, постепенно атрофируются. Вслед за этим начинаются осложнения на вышестоящие суставы. Поэтому лечение ни в коем случае откладывать нельзя.
Как распознать косолапость
«Методы и инструменты диагностики косолапости очень хорошо были представлены доктором Анжелой Эванс (Австралия), которая неоднократно была гостем международных конференций по подиатрии в нашей стране», – рассказывает Владимир Нечаев. Анжела Эванс – старший преподаватель факультета подиатрии австралийского Университета La Trobe (Мельбурн, Австралия); научный сотрудник Института исследований здоровья и реабилитации Оклендского технологического университета, Новая Зеландия; Член Ассоциации подиатров Австралии, член Медицинского научно-образовательного совета Ассоциации диабета Австралии, а также член Организации спортивной медицины Австралии, автор учебника по детской подиатрии.
Врожденная косолапость обычно выявляется сразу после рождения. Если родители сообщают о проблемах с косолапием у ребёнка, который уже начал ходить, а при предыдущих обследованиях патологий не обнаружили, это может свидетельствовать о других, нежели врожденная косолапость, нарушениях.
Окончательно подтвердить диагноз можно с помощью дифференциальной диагностики, которая сможет отличить врожденную косолапость от приведения стопы, приобретенной косолапости, врожденной вертикальной позиции таранной кости и иных состояний. Начиная с 3 месяцев ребенку можно провести рентген стоп в разных проекциях, КТ (в режиме 3D), а малышам сразу после рождения – УЗИ для оценки состояния хрящевой ткани. Такой комплексный подход позволяет точно поставить диагноз. При наличии косолапости у малышей до года на рентгенограмме видно параллельное положение осей таранной и пяточной костей.
Когда и каким образом проводить лечение
Раннее начало лечебных процедур – уже на 4–7 день после родов – залог того, что детские стопы можно будет довести до вполне нормального или даже идеального состояния – как внешне, так и функционально. К концу первого года жизни все изменения уже должны быть устранены. Не упускайте время: если врачи в роддоме ничего не заподозрили (а так иногда бывает), но вас смущает внешний вид ножек вашего малыша, обратитесь к опытному подиатру или ортопеду как можно быстрее после рождения ребенка. Даже если нарушения совсем легкие, они могут не пройти самостоятельно, и очень важно не упустить время. Получайте второе мнение, будьте настойчивее, ведь речь идет о здоровье ребенка, о том, сможет ли он жить полноценной жизнью – без физических ограничений.
Коррекция косолапости должна быть всесторонней и содержательной, а наблюдаться у ортопеда или подиатра нужно до завершения формирования стопы, то есть до 12-14 лет. Лечебная тактика подбирается индивидуально, в зависимости от состояния ребенка и степени косолапости.
- При легких случаях можно применить мягкие повязки, лечебную гимнастику и массаж. Эффективно сочетание специальной гимнастики с мягким бинтованием по методике Финка-Этлингена.
- При более сложных ситуациях золотым стандартом лечения косолапости на сегодняшний день являются поэтапные гипсовые повязки по методике Игнасио Понсети, достигающие эффективности почти 90%.
Как это работает? Примерно каждую неделю ребенку на больную ногу или обе ноги накладываются специальные гипсовые повязки, которые постепенно способствуют приведению и удержанию стоп в нормальном состоянии. Если состояние ножек ребенка не осложненное, то в среднем может потребоваться 7–8 таких повязок. Некоторым детям перед последним гипсованием делается небольшая амбулаторная операция – рассечение ахиллова сухожилия. После этого еще на 2–3 недели накладывается повязка.
- По окончании ношения последней гипсовой повязки начинается следующий этап коррекции косолапости: использование съемных ортезов.
Если косолапость была обнаружена не вовремя и родители обращаются к врачу позднее, чем ребенок начинает ходить, или если косолапость выступает как часть нарушений нервной системы или других врожденных синдромов, лечение становится более продолжительным и сложным. При использовании гипсовых повязок по методике Понсети может потребоваться большее количество повязок и дополнительных процедур. В случае тяжелой патологии у детей старшего возраста хирургические методы чаще применяются, чем у тех, чье лечение началось в период новорожденности.
Когда нужна операция?
- Если гипсование оказывается неэффективным: если после 8 месяцев состояние ребенка не улучшается.
- При позднем обращении (после того, как ребенок начал ходить).
- На мягких тканях: удлинение сухожилий (ахиллова сухожилия, задней капсулы голеностопного сустава и других), рассечение капсулы сустава для повышения его подвижности, разделение связок. Эти операции обычно выполняются до 5-летнего возраста.
- На костях стопы: остеотомия, остеосинтез с использованием компрессионно-дистракционного аппарата, остеотомия по Эвансу и другие. Они выполняются после 5 лет.
- Перемещение мест прикрепления мышц с целью нормализации их функции.
Одной из самых распространенных операций в России является метод Зацепина, который проводится после года, примерно до шести лет. В процессе операции удлиняются сухожилия и рассекаются связки в средних и задних отделах стопы. Коррекция высокого свода стопы осуществляется через подкожное рассечение подошвенного апоневроза. Эффект от этой операции составляет до 80%.
В 10–30 % случаях приблизительно в трехлетнем возрасте детям с динамической супинацией стопы выполняется пересадка сухожилия tibialis anterior на латеральную клиновидную кость. Благодаря этому возможно длительная коррекция переднего отдела стопы, удержание его положения в норме. После вмешательства для закрепления результата на несколько недель накладывается длинная гипсовая повязка.
Ортезирование
Еще одним методом терапии косолапости является ортезирование, то есть ношение съемных приспособлений, которые помогают зафиксировать стопу в нужном состоянии и нормализовать движения. Есть разные варианты ортезов, которые применяются исходя из конкретных показаний и задач:
Ортопедические устройства с подвижными элементами (например, шарнирами).
- Туторы – устройства без подвижных частей. Существуют варианты: специально для ходьбы или для фиксации в состоянии покоя.
- Брейсы – ортезы из гибкого материала. Их необходимо носить примерно до 4–5 лет: сначала круглосуточно, затем врач может снизить время ношения.
- Обувь с особенными свойствами (например, фиксирующая положение передней части стопы с помощью прямой колодки).
- Индивидуально изготовленные ортопедические стельки – способствуют удержанию стопы в физиологичном положении и обеспечивают амортизацию во время движения.
При этом даже такой инструмент, как ортопедические индивидуальные стельки для детей, должен применяться по назначению врача, лучше профильного специалиста по стопе – подиатра. По мнению исполнительного директора Лиги содействия развитию подиатрии Ольги Чижевской, важно помнить, что по-настоящему лечебная обувь и стельки не реализуются в салоне по совету консультанта без профильного медицинского образования. «Купленные в аптеке «на глазок» стельки с дезориентирующей маркетинговой отметкой «рекомендовано ортопедами» в лучшем случае не навредят, а в худшем – спровоцируют дополнительные проблемы. «Правильные» для конкретного ребенка стельки назначает исключительно врач, – считает Ольга Чижевская. – Современные индивидуальные ортопедические стельки производят из упругих материалов, они предназначены для коррекции не только положения, но и работы стопы. Ребенок вынужден удерживать равновесие, при этом происходит физиологичная тренировка мышц и связок – именно таким образом формируется правильная биомеханика ходьбы».
Также применяются такие вспомогательные методы, как массаж и физиотерапия для стимулирования кровообращения, а также кинезитерапия, помогающая укрепить мышцы за счет растяжки и расслабления, в дополнение к медикаментозной терапии.
Оценка эффективности лечения: клиническое исследование
Несколько лет назад международная группа исследователей, возглавляемая Анджелой Маргарет Эванс из Австралии, провела работу по внедрению инновационного метода диагностики косолапости Bangla: исследование воспроизводимости. Данная работа выполнялась в Бангладеш как часть долгосрочного проекта «Walk for life», на протяжении которого лечением охвачено более 10,000 детей с момента его основания 10 лет назад. Метод Bangla оценивает долгосрочные результаты функции стопы, используя три ключевых аспекта:
- Оценка удовлетворенности родителей состоянием ребенка (включает 5 субъективных вопросов).
- Анализ ходьбы малыша, его умения перемещаться бегом, сидеть на корточках и пользоваться лестницами (основываясь на наблюдении за движением ребенка).
- Клиническое обследование стоп (исследование положения пятки и диапазона пассивных движений в голеностопном суставе).
В исследовании принимали участие 37 детей от 1,3 до 5 лет, проходивших лечение по Понсети в предыдущие 2 года. Метод Bangla показал высокую внутриэкспертную и межэкспертную надежность (0,82 и 0,92 соответственно). Полученные результаты надежности интерпретировали так: значения более 0,75 – высокая надежность, от 0,50 до 0,75 – умеренная, а ниже 0,50 – низкая надежность.
С помощью комплексной оценки удалось выяснить, в каких случаях полученные результаты в ходе терапии сохранялись, а в каких наблюдался рецидив деформации. Обычные подходы к лечению косолапости чаще ориентированы на краткосрочные результаты, игнорируя долгосрочные функции стопы. К сожалению, вероятность рецидива после лечения нельзя исключать, и метод Bangla предоставляет возможность оценки признаков, указывающих на возврат деформации. Это быстрый и надежный подход, которое может быть применен в любых клинических условиях для оценки состояния детей, уже умеющих ходить и проходивших лечение косолапости.
Своевременное и правильное лечение косолапости, с учетом всех индивидуальных особенностей ребенка, в большинстве случаев дарит детям хорошее качество жизни, возможность свободно ходить, бегать, радоваться движениям своего тела.
Консервативное лечение
Более двух тысячелетий назад Гиппократ использовал ручные манипуляции и шины для коррекции врожденной косолапости.
В 1838 г. Гуерин впервые сообщил об использовании гипса для фиксации стопы.
Как отмечали Шанц в 30-е годы XX века и позже Зацепин, метод ручной коррекции с использованием поэтапных гипсовых повязок, направленный на плавное растяжение внутренних тканей стопы, является наиболее физиологичным.
За рубежом метод этапного гипсования в направлении противоположном деформации с одномоментным устранением всех компонентов известен как Kite, в отечественной практике — метод Зацепина, Виленского. Длительные (этап — до 4 месяцев) повторяющиеся периоды гипсования чередуются тепловыми физиопроцедурами, массажем, для удержания коррекции используются лонгеты. В дальнейшем применяются вкладные ортезы, сложная ортопедическая обувь.
Совсем недавно российские ортопеды обратили внимание на более гуманный и безболезненный способ лечения косолапости, который позволяет добиться хороших результатов в короткие сроки. Этот метод был предложен американским специалистом Игнасио Понсети.
Подробно о методе лечения косолапости по Понсети описано здесь https://doclvs.ru/medpop2/ponseti.php
Еще в 50-х годах XX века И. Понсети пришел к выводу, что операции по коррекции косолапости приводят к образованию грубых рубцов и ограничению подвижности стоп. Он также заметил, что при хирургическом вмешательстве нарушается расположение связок стопы, что нарушает правильные соотношения в среднем отделе стопы. Осознав функциональную анатомию стопы, Понсети предложил новую технику гипсования, позволяющую максимально растянуть связки в нужном направлении без боли.
Затем в течение 5–7 дней образуется новый коллаген, который в свою очередь позволяет провести следующие растяжения. Гипсования обязательно предварять мануальной коррекцией в течение нескольких минут. Лечение можно начинать с 5–7-дневного возраста.
Коррекция осуществляется последовательно: сначала исправляется кавус, затем варус, инверсия и аддукция, так как суставы предплюсны взаимосвязаны; стопа при этом ротируется вокруг головки таранной кости. Важно избегать пронации стопы.
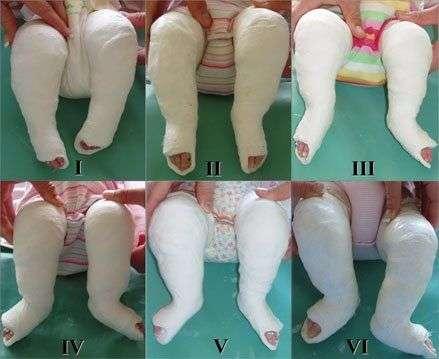
При наличии эквинусной деформации, направленной против подошвенного сгибания, применяется тенотомия (полное подкожное пересечение ахиллова сухожилия), после чего на 3–4 недели накладывается гипс. Таким образом, на полную коррекцию может потребоваться от 4 до 8 недель.
По окончании гипсования для предотвращения рецидива ребенок должен носить специализированную абдукционную шину (брейсы), предусматривающую положение стоп с абдукцией до 70° для откорректированной стопы и тыльным сгибанием в голеностопном суставе до 10–20°, при односторонней патологии здоровая стопа отводится на 40°.
Фиксатор представляет собой планку с ботиночками, установленные на ширине плеч с соответствующим разворотом. В течение первых 3 месяцев после завершения гипсования ребенку назначается 23-часовой режим ношения фиксатора, который с течением времени сокращается до 13 часов в сутки, а затем используется только на ночь. Врач может по мере необходимости вносить изменения в режим ношения брейсов в зависимости от клинической ситуации. Важно донести до родителей значение строгого соблюдения сроков ношения шины, а в первые недели после снятия гипса рекомендуется проводить более частые осмотры для контроля состояния кожи и правильности расположения стоп.
По данным И. Понсети, лишь у 6% детей, родители которых соблюдали режим ношения фиксатора, был отмечен рецидив. В случаях возникновения вторичной деформации применяется повторное гипсование, с целью возврата коррекции возможно повторная ахиллотомия в сроки более чем через 6 месяцев после первой, только при исправленном среднем отделе стопы.
Есть примеры выполнения тенотомии пяточного сухожилия в возрасте 9 и 12 лет, но большинство последователей метода Понсети рекомендует проводить данную процедуру до 2–4 лет.
В случае возникновения динамической супинации или как альтернатива ношению брейсов в возрасте ребенка после 2–4 лет (после появления на рентгенограмме зоны окостенения боковой клиновидной кости) показана операция по перемещению сухожилия передней большеберцовой мышцы к третьей клиновидной кости. После данной операции шина не используется.
Также у детей, которые ранее проходили лечение другими методами и имеют серьезные рецидивы, которые не поддаются описанному подходу, может быть рассмотрена возможность проведения различных релизов стопы и костно-пластических операций.
Предварительно необходимо проконсультироваться с врачом-генетиком, поскольку при синдромальной форме врожденной косолапости (в частности, при артрогрипозе) в 30% может быть сочетание с синдромом Фримена—Шелдона, в связи с которым имеется высокий риск развития злокачественной гипертермии.
Последняя процедура требует применения ингаляционного наркоза, использование которого может привести к серьезным последствиям, поскольку препарат для его купирования в нашей стране не сертифицирован.
Судить о полном излечении врожденной косолапости можно не ранее чем через 5 лет.
Необходимо регулярное диспансерное наблюдение ортопеда.
Профилактика
Поскольку причины врожденного косолапия до конца не известны, нет надежных способов профилактики этого состояния. Женщина может лишь принять некоторые меры во время беременности, чтобы снизить риск развития проблемы:
- избегать курения и стараться не находиться в окружении курящих людей
- отказаться от употребления алкогольных напитков
- не принимать медикаменты без назначения врача

Массаж
После лечения косолапости важно проводить растяжку икроножных мышц. Это важно для того, чтобы предотвратить рецидив в будущем. Существуют специальные комплексы физических упражнений, тренажеры в виде платформ. Перед тем как приступать к растяжки, можно размять икроножные мышцы с помощью массажа. Сам по себе массаж не применяется в качестве метода лечения косолапости.
- Косолапость (иногда используют термин «косолапие”) является формой деформации стопы, часто встречающейся в врожденной форме.
- Точные причины возникновения этой патологии удается определить только в 20% случаев. Важную роль играют генетические факторы и различные воздействия в период внутриутробного развития.
- Обычно заболевание выявляется по результатам УЗИ во время беременности или осмотром сразу после родов.
- Если родители заметили у ребенка признаки косолапости, необходимо обратиться к детскому ортопеду.
- Диагностика в большинстве случаев производится на основании визуального осмотра, где врач оценивает степень косолапости с использованием специализированной шкалы.
- Лечение следует начинать как можно раньше – в большинстве случаев это позволяет устранить проблему без хирургического вмешательства.
- Золотым стандартом консервативного лечения косолапости является метод Понсети, включающий наложение поэтапных гипсовых повязок.
- Если лечение не было начато вовремя или деформация сохраняется после него, необходимо продолжить терапию, часто требуется хирургическое вмешательство.
- Прогноз в большинстве случаев положительный. Однако при отсутствии лечения косолапость может привести к утрате опорной функции стоп, что затрудняет вертикальную ходьбу.
- Эффективные методы профилактики не существуют, однако риск развития врожденной косолапости можно снизить, если будущая мать будет избегать курения, употребления алкоголя и незарегистрированных медикаментов во время беременности.
- Хорошим исходом косолапости считается плоскостопие, что указывает на правильность и успех всех этапов лечения.
- Кенис В.М., Клычкова И.Ю., Степанова Ю.А. Лечение детей с врожденной косолапостью по методике Понсети // Общероссийская общественная организация «Ассоциация травматологов-ортопедов России», 2013
- Тимаев М.Х., Сертакова А.В., Куркин С.А., Рубашкин С.А., Анисимова Е.А., Анисимов Д.И. Косолапость у детей // Саратовский научно-медицинский журнал, 2017
- Омаров Г.Г., Румянцев Н.Ю., Круглов И.Ю. Оценка стоп с врожденной косолапостью в первые сутки жизни: статистический анализ 300 случаев // Ортопедия, травматология и восстановительная хирургия детского возраста, 2015
- Афанасьев И.В. Комплексное хирургическое лечение деформации стоп у больных с рецидивной врожденной косолапостью с использованием метода дистракционного удлинения I плюсневой кости // Новосибирск, 2007
- Бландинский, В.Ф. Оперативное лечение тяжелой косолапости у детей // Травматология и ортопедия России, 2007
