Новообразование в прямой кишке – это аномальное образование, которое может быть как доброкачественным, так и злокачественным. Такие новообразования могут проявляться различными симптомами, включая боль, кровь в стуле, изменения в привычках кишечника и другие неприятные ощущения.
Среди наиболее распространенных типов новообразований можно выделить:
- Полипы: Это доброкачественные образования, которые развиваются на слизистой оболочке прямой кишки. Большинство полипов не вызывают симптомов, но некоторые из них могут перерасти в рак.
- Рак прямой кишки: Это злокачественная опухоль, которая развивается из клеток внутренней оболочки прямой кишки. Рак может быть ассоциирован с семейной историей рака, воспалительными заболеваниями кишечника и другими факторами риска.
- Саркомы: Это менее распространенные злокачественные опухоли, которые развиваются из мягких тканей прямой кишки.
Важно отметить, что многие новообразования не имеют явных симптомов на ранних стадиях, поэтому регулярные медицинские осмотры, такие как колоноскопия, играют ключевую роль в ранней диагностике и лечении. Если у вас есть подозрения на наличие новообразований в прямой кишке или вы заметили настораживающие симптомы, обязательно обратитесь к врачу для консультации и диагностики.
Ранее исследование и диагностика новообразований Включают такие методы, как:
- Колоноскопия: Процедура, позволяющая врачу исследовать внутреннюю поверхность толстой кишки с помощью эндоскопа.
- Биопсия: Метод сбора образца ткани для последующего исследования на наличие раковых клеток.
- КТ или МРТ: Используются для оценки распространенности опухоли и определения стадии заболевания.
Подводя итог, важно помнить о необходимости регулярных обследований, особенно для людей старше 50 лет или тех, кто находится в группе риска. Забота о своём здоровье и осуществление своевременной диагностики могут спасти жизнь.
Злокачественные новообразования в области прямой кишки
Рак прямой кишки представляет собой злокачественное образование, находящееся в прямой кишке — последнем участке пищеварительной системы. В развитых странах эта форма рака является одной из наиболее распространенных, и её частота продолжает расти, что связано с изменением образа жизни и диеты населения.
Факторы риска данной патологии включают возраст, наличие предраковых заболеваний (например, полипов и воспалительных заболеваний кишечника), а также генетическую предрасположенность. Ожирение, курение и употребление красного мяса также могут повысить риск развития рака прямой кишки.
При своевременной диагностике возможны успешные методы лечения, а Высокий процент пятилетней выживаемости. Основные методы диагностики включают колоноскопию, рентгенологические исследования и биопсию. Заметные симптомы, такие как изменения в режиме дефекации, кровянистые выделения из прямой кишки, потеря массы тела и неясная слабость, должны стать причиной для обращения к врачу.
Достижения в лечении распространенных форм также значительны и зависят от качества первичной терапии. Современные подходы включают хирургическое вмешательство, химиотерапию и радиотерапию, а также клинические исследования новых методов лечения. Важно отметить, что ранняя диагностика и профилактические осмотры могут существенно повысить шансы на успешное выздоровление и снизить риск рецидивов.
Для улучшения общего состояния здоровья и снижения риска развития рака прямой кишки рекомендуется придерживаться сбалансированной диеты, вести активный образ жизни, избегать алкоголя и табака, а также проходить регулярные медицинские обследования.
Признаки рака прямой кишки
На начальных этапах рак прямой кишки может не проявляться ярко выраженными симптомами. С развитием опухоли могут наблюдаться такие симптомы, как запоры, поносы, болезненные ощущения во время дефекации, частые позывы, ощущение неполного опорожнения и кровотечения из прямой кишки. Одним из первых признаков является изменение стула, когда запор может чередоваться с диареей. Возникают болезненные ощущения при дефекации и ощущение, что кишечник не полностью опорожнен.
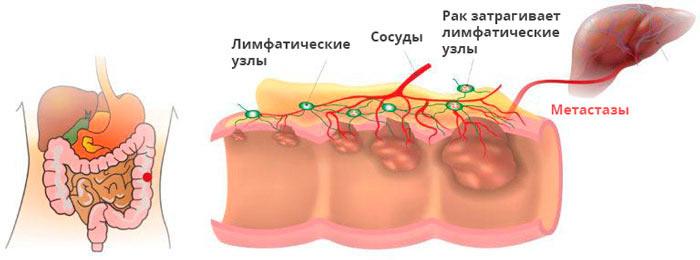
Некоторые пациенты отмечают изменения в форме стула, он может стать лентовидным или тонким. Возможны аномальные выделения из ануса, такие как кровь, слизь или гной. На более поздних стадиях заболевания могут проявляться симптомы, свидетельствующие о интоксикации и хронической потере крови, такие как усталость, потеря веса и изменения в цвете кожи.
Классификация
Доброкачественные опухоли в области прямой кишки классифицируются на три группы в зависимости от их гистологической структуры:
- аденомы (ворсинчатая, тубулярная и смешанная);
- аденоматозные полипы;
- дисплазия по типу зубчатой.
В нижнем отделе могут развиваться опухоли неэпителиального происхождения:
- липомы;
- ангиомы;
- фибромы;
- альдостеромы.
Признаки доброкачественных опухолей
В большинстве случаев доброкачественные опухоли прямой кишки имеют бессимптомное течение и выявляются случайно. Однако некоторые из них могут перейти в злокачественную стадию, что часто приводит к колоректальному раку. Клинические признаки доброкачественных новообразований могут включать:
- выпадение опухоли из прямой кишки;
- выделение слизи;
- зуд и дискомфорт в области ануса;
- кровь в кале;
- болевые ощущения в области прямой кишки.
Типы рака прямой кишки
Тип опухоли определяется по месту ее локализации:
- Аноректальное — 5-8% случаев;
- Ампулярное — 80%;
- Надампулярное — до 12%.
В зависимости от характера роста опухоли они бывают экзофитные, эндофитные и смешанные.
По гистологической характеристике новообразование может быть:
- железистым (аденокарцинома);
- солидным;
- перстневидно-клеточным;
- скирром;
- плоскоклеточным.
Факторы риска
Различные факторы могут способствовать возникновению опухолей, такие как:
- гормональные изменения;
- травмы в области прямой кишки;
- воспалительные заболевания;
- геморрой;
- язвенный колит.
Наибольший риск развития рака присутствует при:
- инфекции, вызванной папилломавирусом;
- злоупотреблении табаком;
- недостаточной физической активности;
- наследственной предрасположенности;
- частом употреблении продуктов с высоким содержанием жира.
Наиболее подвержены заболеванию люди старше 50 лет. Своевременное начало лечения значительно увеличивает вероятность успешного выздоровления.
К какому врачу обращаться при новообразованиях прямой кишки?
При появлении симптомов необходимо незамедлительно обратиться за медицинской помощью. Врачи, специализирующиеся на заболеваниях прямой кишки, смогут провести диагностику и лечение. На первом приеме специалист будет задавать вопросы о симптомах и их продолжительности.
Основным врачом, к которому следует обратиться при новообразованиях прямой кишки, является проктолог. Этот специалист занимается диагностикой и лечением заболеваний толстой кишки, включая прямую кишку. Также полезно будет получить консультацию онколога, особенно если есть подозрение на злокачественное образование. В некоторых случаях может потребоваться вмешательство гастроэнтеролога для более комплексного анализа состояния кишечника.
Важно помнить, что при новообразованиях могут проявляться различные симптомы, такие как:
- Кровь в стуле или на туалетной бумаге;
- Боль в области прямой кишки;
- Нарушение работы кишечника (запоры или поносы);
- Необъяснимая потеря веса;
- Усталость и общая слабость.
Не откладывайте визит к врачу, так как ранняя диагностика и лечение значительно повышают шансы на благоприятный исход.
Методы диагностики новообразований прямой кишки
При диагностике новообразований в области прямой кишки важно учитывать несколько основных факторов. Врач может интересоваться состоянием здоровья пациента и его родственников, например:
- Были ли у близких случаев рака?
- Принимает ли пациент какие-либо медикаменты?
Такой опрос помогает врачу оценить стадию заболевания. Тем не менее, подтвердить предварительный диагноз можно только после получения результатов обследования.
Пациенту, у которого подозревают новообразование в прямой кишке, потребуется пройти несколько исследований:
- Ректоскопия;
- Компьютерная томография;
- Фиброколоноскопия;
- Анализ на онкомаркеры.
Результаты этих тестов помогут выявить наличие опухоли и определить ее характеристику.
Профилактика заболеваний прямой кишки
Регулярное употребление пищи, богатой клетчаткой, минимизирует риск запоров и других расстройств. Овощи, фрукты, цельнозерновые продукты и бобовые должны составлять основу рациона.
Поддерживайте оптимальную гидратацию. Питьевой режим влияет на функциональность кишечника; рекомендуется употреблять не менее 2 литров воды в день.
Физическая активность играет ключевую роль в профилактике заболеваний. Успешная схема – сочетание кардионагрузок и силовых тренировок минимум три раза в неделю.
Регулярные медицинские осмотры и скрининг на заболевания кишечника важны для раннего выявления и предотвращения серьезных проблем. Обсуждайте с врачом необходимость колоноскопии, особенно после 50 лет.
Отказ от вредных привычек, таких как злоупотребление алкоголем и курение, значительно снижает риск заболеваний. Эти факторы имеют прямое влияние на здоровье слизистой оболочки кишечника.
Снижение стресса методом релаксации и медитации также позитивно сказывается на кишечной функции. Рассмотрите практику йоги или дыхательные упражнения.
Наблюдение за своим здоровьем и симптомами позволяет вовремя реагировать на изменения. Признаки, требующие внимания: кровь в стуле, хронические боли или изменения в привычках кишечника.
